В статистике спортивных повреждений коленного сустава - повреждения мениска стоят по частоте на первом месте, если не учитывать незначительные травмы — такие как ушибы и растяжения.
Lippel приводит следующее распределение оперированных повреждений мениска по видам спорта (всего 800 случаев):
- Футбол 65,7%
- Гандбол 7,9%
- Легкая атлетика 7,4%
- Лыжные гонки 6,0%
- Гимнастика 5,0%
- Другие виды спорта 4,1%
- Борьба 2,4%
- Теннис 1,5%
Несмотря на высокую частоту повреждений мениска, основное внимание уделяется не этому аспекту проблемы. С одной стороны, обращают внимание на трудности диагностики посттравматических или вызванных перегрузкой повреждений коленного сустава. С другой стороны, комбинированные повреждения менисков, суставного хряща, фиброзной капсулы, боковых и крестообразных связок встречаются столь часто, что при клиническом обследовании и в хирургической практике следует постоянно иметь их в виду.
Более чем в 50% оперированных нами коленных суставов имелись комбинированные повреждения. Уже одно это свидетельствует о функциональной и патомеханической взаимозависимости, например, медиального мениска, медиальной боковой связки и передней крестообразной связки (передняя внутренняя связочная система), а также о влиянии внутренних повреждений коленного сустава на суставной хрящ.
Существенными функционально-анатомическими особенностями менисков, которые определяют относительно частое их повреждение, являются следующие:
- изменение положения при внутренней и наружной ротации, сгибании и разгибании коленного сустава;
- воздействие «клещей мыщелков» на передний рог при быстром выпрямлении из положения на носках;
- прочное волокнистое сплетение медиального мениска с медиальной боковой связкой;
- патологические образования — такие, как дискоидный мениск и ганглии менее устойчивы к механической нагрузке;
- относительно хорошее состояние кровоснабжения околокапсульной зоны, в то время как свободный край мениска, впадающий в сустав, не имеет кровеносных сосудов.
Отсюда выделяются следующие патомеханические последствия:
- относительная функциональная перегрузка (футбол, скоростной спуск на лыжах, борьба, дзюдо, поднятие тяжестей, гребля, гимнастика) может привести к прогрессирующей дегенерации, являющейся причиной разрыва мениска уже при незначительной нагрузке;
- от дегенеративно измененных менисков и вызываемых травмой разрывов менисков имеются переходные состояния, что имеет значение для применения существующих положений о страховании;
- повреждения медиального мениска встречаются значительно чаще (10:1), чем более подвижного латерального мениска, который не соединен с наружной боковой связкой;
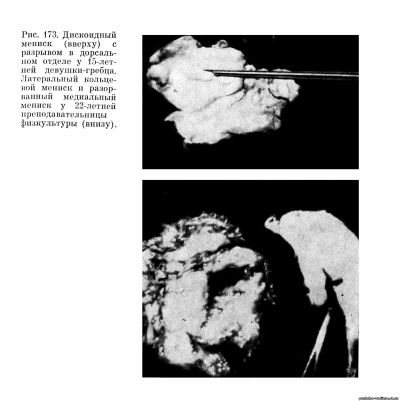
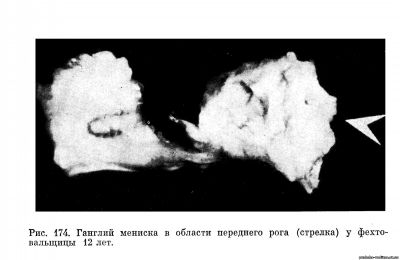
- обнаруженные при операции или выявленные инструментально методами диагностики дискоидные мениски или ганглии во всех случаях должны быть удалены (рис. 173, 174);
- разрывы брадитрофного волокнистого хряща никогда не срастаются при консервативном лечении и постоянно являются показанием к операции. Во всяком случае следует предпринять попытку наложения шва при околокапсульных незначительных разрывах, которые являются следствием травм при отсутствии дегенеративных изменений в мениске;
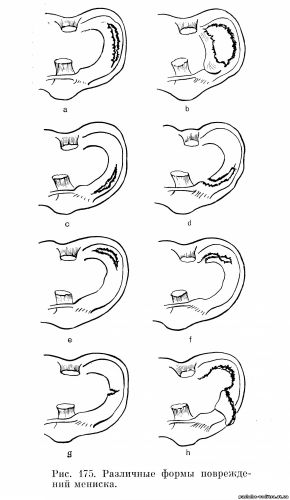
- разрывы могут иметь поперечное, косое или продольное направление, приводить к щипцеобразным отрывам или отрывам в виде ручки лейки, иметь глубину 1 мм или захватывать весь мениск и, наконец, иметь односторонний или двусторонний характер (рис. 175).
Признаками их являются:
- блокада движений в суставе из-за заклинивания оторванных участков мениска (свободные тела);
- невозможность полного разгибания при повреждениях переднего и заднего рогов (повреждение капсулы вследствие удара или растяжения);
- изолированная боль над поврежденной суставной щелью при компрессии в положении разгибания (Bóhler); при ротации в положении сгибания (Steinmann I, Bragard); при движениях кзади и увеличении сгибания (Steinmann II, повреждение боковых связок, растяжение капсулы, тендиноз в месте прикрепления).
Другие объективные признаки и субъективные симптомы не являются типичными для повреждений мениска, хотя могут быть с ними связаны. Они скорее являются признаками других внутренних повреждений вследствие травмы, относительной перегрузки или переохлаждения:
- посттравматический выпот (разрыв капсулы, повреждение боковых, крестообразных связок и мениска, ушибы хряща, переломы);
- рецидивирующие выпоты после нагрузки (неспецифический синовит вследствие нарушения механики сустава, хондропатии, ревматизма);
- боль в суставе при движении или в покое при длительном пребывании в вынужденном положении сидя (кино, автомашина), а также звуковые проявления при трении являются скорее признаками хондропатии;
- мышечная атрофия, прежде всего Vastus medialis определяется почти в каждом случае внутрисуставного повреждения и сохраняется достаточно долго;
- в связи с этим упоминается проверка функций боковых и крестообразных связок (симптом «выдвижного ящика»); она является составной частью любого обследования в области коленного сустава. При этом следует проверить устойчивость к ротации;
- рентгенограммы в четырех проекциях являются необходимым завершением клинического обследования;
- к артрографии коленного сустава в качестве дополнения к клиническому и рентгенологическому обследованию мы прибегаем относительно редко.
Лечение установленного повреждения мениска может быть лишь хирургическим. Надрывы и отрывы брадитрофного волокнистого хряща при консервативном лечении не срастаются, поэтому необходимо их удаление. Но в ряде случаев из-за известных каждому спортивному врачу, хирургу и ортопеду трудностей в предоперационной диагностике поврежденного мениска представляется целесообразным применение вначале консервативных методов лечения. Если они оказываются успешными, можно с определенностью сказать, что разрыва мениска не было, а имеется ушиб или растяжение с разрывом капсулы и возможным изменением в суставе.
Наша схема консервативного лечения до постановки окончательного диагноза при постоянном контроле за состоянием состоит в следующем:
- иммобилизация нижней конечности в положении легкого сгибания, в большинстве случаев на шине Брауна;
- охлаждение в течение 1—2 сут с помощью обкладывания льдом;
- стимуляция процессов резорбции физиотерапевтическими средствами (тепло, коротковолновая диатермия) и медикаментозными средствами (DMSO);
- пункция коленного сустава не ранее чем через 3 дня после травмы; она бывает необходима в относительно редких случаях и требует соблюдения правил асептики.
Спустя примерно неделю определяется дальнейший путь лечения (в тех случаях, когда вначале не было диагностической ясности). Возможности дальнейшего консервативного лечения различны и варьируют от возрастающей мобилизации до абсолютной иммобилизации сустава в гипсовой повязке в течение 3—4 нед. При этом следует помнить об опасности повреждения хряща при абсолютной иммобилизации и развитии гемартроза и отдавать предпочтение обоснованному Burri методу дозированной нагрузки на сустав. Если подозрение на повреждение мениска или другие подлежащие оперативному лечению повреждения подтверждается, операция является методом выбора.
Мы производим ее под наркозом и с наложением кровоостанавливающего жгута, раскрываем сустав с довольно большим разрезом, чтобы обследовать суставные поверхности, крестообразные связки и оба мениска. Путем дренирования сустава в течение 2 сут после операции возможно существенно снизить послеоперационный выпот. Мы предпочитаем околокапсульное удаление поврежденного мениска и всегда следим за полным захватом заднего рога. Если его оставить, в будущем имеют место явления ущемления. Они могут быть вызваны также разорванным регенератом мениска. Образование регенератов происходит от околокапсульной, относительно хорошо снабжаемой кровью зоны основания мениска и определяется артрографически спустя 3—6 мес после операции примерно в 90% случаев удаления мениска, но в 20 случаях повторной артротомии мы нашли лишь 10 регенератов, причем в одном случае наблюдался его разрыв, что привело к блокаде сустава.
|